Mis silmist see südamest?
Foto: Christian Newman, Unspalsh.

Sharpminder
Koroonakriisi esimese laine harjal (24. mail 2920) kirjutasime blogis sellest, kuidas mõjutab tervishoiusüsteemide olukord riikide hakkamasaamist haigusega. Täna, ligi neli kuud hiljem, on Eesti ja kogu Euroopa silmitsi koroonaviiruse teise lainega. Mitmed kevadised tõdemused on paika jäänud, nii mõndagi aga ka muutnud. Üks on aga selge – bravuuritsemine ja olukorra tõsiduse alahindamine pole tark. Donald Trumpi, bravuuritseja nr. 1, sattus ise COVIDiga haiglasse; tema juhitavas riigis sureb viiruse tagajärjel iga päev üle 700 inimese.
Kevadel oli üks enamlevinud väide, et nakatumise riskis on ennekõike 65+ inimesed.
Täna näitab Terviseameti COVID 19 rahvastikupüramiid selgelt, et haigestumine on vanuse suhtes ’pime’. Küll aga näeme samalt veebilehelt, et haiglaravile peab minema üle 80-aastasi koroona-haigeid märksa rohkem kui nooremaid.
Seega pole COVIDiga pinnale tõusnud süvaprobleemid kuhugi kadunud. Aga kuna viiruse teise laine ajal pole Eestis hooldekodudes siiani olnud ühtki nakkuskollet, siis ongi hakanud maad võtma petlik donaltrumpilik kergemeelsus.
OECD tervisepoliitika divisjoni juht Francesca Colombo osundas juba kevadel, et pikaajalise hoolduse (PAH) süsteemid tuleb kiirelt tõsta uuele tasemele. Ligi pooled koroonasurmadest maailmas on ühel või teisel moel seotud hoolekandega, sh avahooldusega. Kui hooldekodudes on peamiseks riskiks alarahastatus ja kitsad elamistingimused, siis avahoolduses on selleks vähene kontroll perede valitud hooldajate oskuste ja ettevalmistuse üle.
Eesti koroonasurmadest on samuti pooled seotud hooldekodudega – 2020 a. maikuu alguseks oli riigis registreeritud kokku 55 surmajuhtu, neist 27 hoolealluvate seas (Terviseamet 2020). Samas kinnitab statistika, et nakkus ohustab ühtmoodi nii hooldekodude personali kui kliente (joonis 1).
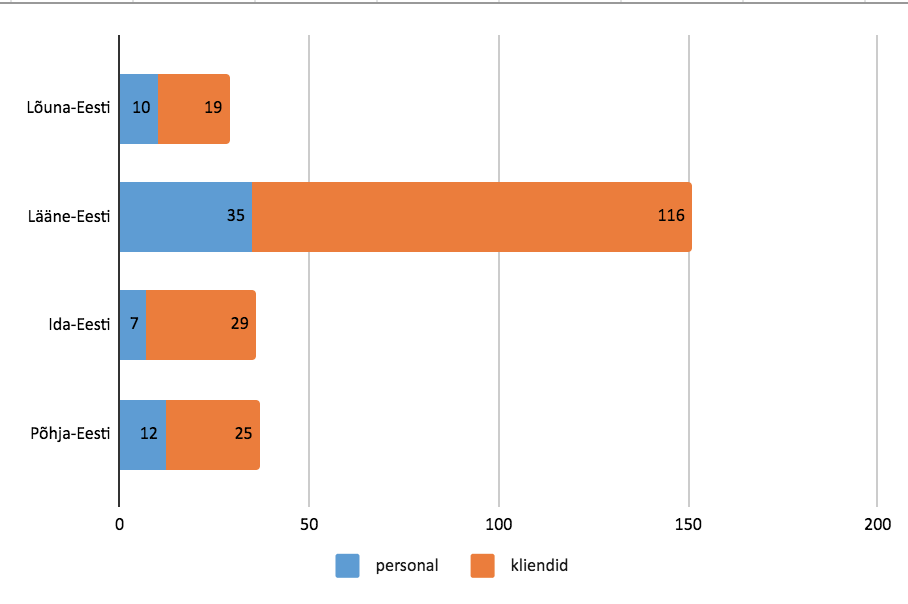
Joonis 1. COVID-19 haigusjuhud hooldekodude personali ja klientide seas, seisuga 07.05.2020. Terviseamet 2020.
Kuna surmajuhtude osakaal nakatunute seas on nii Eestis tervikuna kui ka hoolekandeasutustes jäänud üpris madalaks, on pikaajalise hoolduse reform taas ’kalevi alla’ pandud.
Valitsusest parlamenti saadetud riigieelarve eelnõu pikaajalise hoolduse reformi ette ei näe; selle asemel jätkub tervishoius ’võidurelvastumine’ (loe: kalli aparatuuri ostmine), lisaks on plaanis ehitada Tallinnasse uus haigla, mille rahastamine pole veel selge. Kas Tallinn vajab uut haiglat? Muidugi! Aga ebaselge rahastusallikaga mammutobjekti sisse kirjutamine riigieelarvesse aasta enne kohalikke valimisi räägib selget keelt – poliitikute jaoks on tähtis saluut ja sära, mida hoolekandesüsteemil on raske pakkuda.
Sharpminder rõhutab, et pikaajalise hoolduse (PAH) reformi edasilükkamine võib tuua kaasa halbu tagajärgi, mille parandamine on kulukam kui süsteemi õigeaegne reformimine. Vaatame olukorrale lähemalt otsa ja kuna praegu käib riigieelarve menetlemine, siis võtame luubi alla just PAH süsteemi rahalised aspektid.
Nõudlus ja pakkumine Eesti praeguses PAH-süsteemis: pilk linnulennult
Pikaajalisel hoolekandel on Eestis raske taak: nõukogude ajast pärit ebainimlikud tingimused, vilets kvaliteet ja eestlase jonnakus iga hinna eest ise hakkama saada on oluliselt pidurdanud nõudluse arenemist selles valdkonnas. Poliitika kujundajad läksid varmalt kaasa aktiivse vananemise ja de-institutsionaliseerimise retoorikaga, mis kutsus asendama hooldekodusid avahoolduse ja kogukonna (vabatahtliku) panusega.
Kui nõudlust pole, kas siis ongi PAH-süsteemi raha rohkem vaja? Pilk tarbijakäitumise trendidele räägib paraku teist keelt – hooldekodu teenuse kasutajate arv tõuseb, samas kui avahooldus muutub vähem populaarseks.
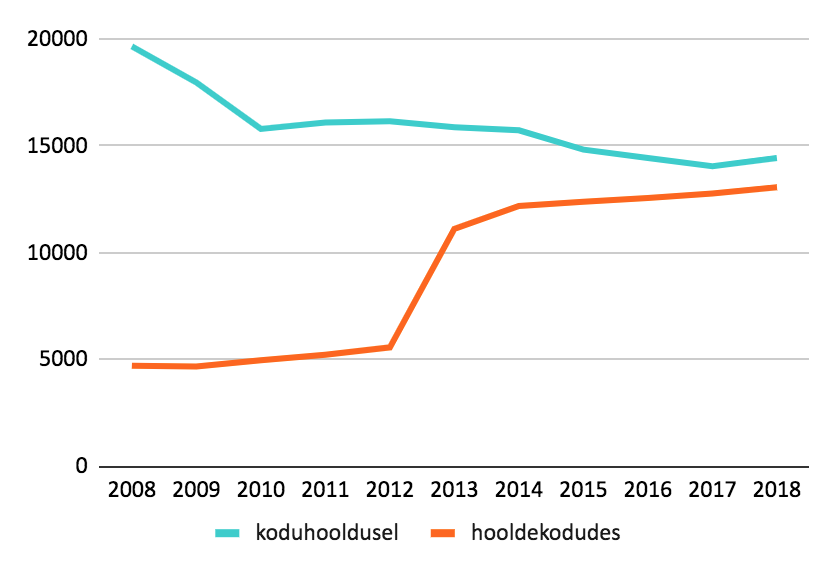
Joonis 2. Koduhooldust ja hooldekodu teenust kasutavate üle 65aastaste Eesti inimeste arv. OECD 2020
Eesti hooldekodud on muutunud tänapäevasemaks ja teenus professionaalsemaks, teisalt on tööealised inimesed liikuvamad ning oma eaka ema-isa eest hoolitsemine logistiliselt üha keerulisem. Tähelepanuta ei saa jätta ka üldist jõukuse kasvu, mistõttu on Eestis praegu rohkem inimesi, kes suudavad hooldekodu koha eest maksta.
Nendel positiivsetel suundumustel on ka oma varjukülg – nõudluse kasv ja riigi tegevusetus avaliku PAH-süsteemi arendamisel on toonud kaasa inimeste omaosaluse suurenemise. Eestis moodustab tarbijate omaosalus PAHi eelarvest üle 25%, hooldekodu koha maksumusest aga üle 72% (ESPN 2018).
Võttes arvesse jõukuse (rahalised tulud + kinnisvara turuväärtus) ebaühtlast jaotust Eestis, toodab praegune reformimata süsteem sotsiaalset ebaõiglust, sest PAH-teenuste kättesaadavus sõltub tugevalt teenusekasutaja maksevõimest. Seejuures on omaosaluse koormal oht kanduda peres edasi põlvest põlve: kui eaka inimese varast ei piisa, peavad tööealised lapsed panustama rahaliselt või vähendama oma osalemist tööturul; nende vähenev sissetulek ahendab aga omakorda suutlikkust pakkuda mitmekülgseid arenguvõimalusi oma alaealistele lastele. Maailmapanga hinnangul võib suur omaosalus olla üks põhjus, miks ligi 2/3 nendest, kes võiksid pikaajalist hooldust vajada, ei saa seda praegu mitte mingil kujul.
Seega survestab nõudluse kasv PAH-süsteemi varasemast tugevamini ja riik peaks reformi kavandamisel võtma arvesse kahte põhimõttelist asjaolu:
- Jõukuse kasv ning väärtushinnangute muutumine suurendavad nõudlust just hooldekodu teenuste järele, mis on avahoolduse või rahalise toetusega võrreldes kallim variant.
- Kui riik jätkab praegust „käed-rüpes” istumist, siis muutub PAH-süsteem veelgi enam erasektori-keskseks ja hakkab jõuliselt suurendama sotsiaalset ebavõrdsust ühiskonnas kogu elukaare ulatuses.

Foto: Sarah Gaultieri, Unspalsh
Kuidas rahastust suurendada?
PAH-süsteemi reformi on Eestis planeeritud juba kümmekond aastat ja selleks on tellitud raporteid PriceWaterhouseCoopers’ilt (PWC) (2009), Maailmapangalt (2017), Praxiselt (2017). Riigikantselei juurde pandi kokku hoolduskoormuse rakkerühm, kes Maailmapanga analüüsile tugines oma reformisoovitused välja käis (Riigikantselei 2017). Kõik raportid tõdevad, et lisaks killustatusele tervishoiu- ja sotsiaalsüsteemi ning kohaliku ja keskvõimu vahel on PAH süsteemi probleem ka krooniline alarahastatus. Eesti kogukulud PAHile on OECDs ühed kõige madalamad – tervishoiu- ja sotsiaalsüsteemi panusena kokku 0,8% SKPst (OECD 2018).
Kui tahaksime hooldussüsteemi tõsta Põhjamaade tasemele, tuleks kulutusi tõsta neli korda. See pole paraku realistlik ning isegi Maailmapank ütleb, et Põhjala tasemel hoolekandesüsteem pole Eestile jõukohane.
On märkimisväärne, et raportitest kooruvad soovitused rahamurede leevendamiseks muutuvad aasta aastalt üha arglikumaks. Tänaseks on suhteliselt printsipiaalsetest ettepanekutest jäänud järgi vaid mantra sotsiaal- ja tervisevaldkonda rohkem integreerida ning muuta seeläbi teenusepakkumist tõhusamaks (loe: ökonoomsemaks).
Enne haldusreformi, 2009 a. valminud PWC analüüs jõudis järeldusele, et hooldusteenuste finantseerimine tuleks kohalikelt omavalitsustelt ära võtta ja tuua keskvalitsuse tasandile. Pärast haldusreformi valminud rakkerühma raporti (2017) seisukoht on risti vastupidine – suurendada tuleks KOVide rahastamist riigieelarve eraldiste abil. Paraku tähendaks eraldiste suurendamine hoolekandele riiklikust toetus- või tasandusfondist vaid n.ö. vaesuse ümberjagamist. Haldusreform (2015–2017) ei toonud muudatusi KOVide tulubaasi, seetõttu on kohaliku tasandi rahaline seis endiselt nõrk ja ilma uue (haldus)reformita pole võimalik arendada kohalikku PAH-teenust nõudmistele kohaseks.
Ühe lisaraha allikana on arutatud ka hoolduskindlustuse ideed. Saksamaa tegi sellise täiendava hoolduskindlustuse makse al. 2009 kohustuslikuks igale kodanikule, kel on ravikindlustuse kohustus, analoogset lähenemist kaalub UK. Kui PWC 2009. a raport pidas 1%–1.5% kindlustusmakse lisamist Eestile arukaks alternatiiviks, siis Maailmapanga 2017. aasta analüüs kohustusliku hoolduskindlustusmakse juurutamist ei toeta. Maailmapanga hinnangul on tööjõumaksud Eestis juba praegu märkimisväärselt kõrged ning nende tõstmise asemel tuleks pikaajalist hooldust rahastada üldmaksudest. Seda mõtet, et üldiste maksutulude roll võiks olla suurem, toetavad ka mõned teised poliitikakoridorides ringlevad kontseptsioonipaberid, mis pakuvad välja tervishoiusüsteemi viimise kindlustusmudelilt universaalsele maksupõhisele mudelile. Hinnanguliselt on Eestis ravikindlustuseta 80 000 (OECD 2019) kuni 120 000 (Praxis 2018) inimest, mis PAH-reformi puhul tähendaks, et need umbes 10% elanikkonnast jääks ilma ka juurdepääsust avalikule hoolekandesüsteemile, juhul kui Eesti valiks reformiks Saksa tee. Tervishoiusüsteemi viimine ravikindlustuselt üldmaksudele võiks muuta nii ravi- kui ka hooldusteenuse kõigile kättesaadavaks, aga ainult siis, kui maksubaas laieneb ja maksutulud tõusevad. Nii radikaalseteks maksupoliitilisteks muutusteks praegusel Riigikogu koosseisul poliitilist tahet ilmselt pole.
Niisiis tuleb otsida sotsiaaleelarvete suurendamiseks vähem radikaalseid variante. Üks ettepanek, mille oleme juba varem välja käinud meie blogis (vaata siit) pakub vaadata üle, kes ja millelt ühisesse tervishoidu raha paneb?
Eesti tervishoiusüsteem on üldiselt solidaarne, kuid sotsiaalkindlustuse põhimõtte kohaselt on see solidaarsus tegelikult valikuline. Sotsiaalmaksu ravikindlustuse komponent on seotud palgaga, mitte inimeste tegeliku tuluga. Seega kannavad põhikoormust palgasaajad ja ebaproportsionaalselt väiksemat koormust ettevõtjad, kes saavad oma kulusid optimeerida. Ühe lahendina võiks kaaluda näiteks dividendide tulumaksu 20%lise määra jaotamist tulumaksu komponendi (nt 15%) ja ravikindlustuse komponendi (nt 5%) vahel. Selline lahend ei suurendaks üldist maksukoormust, kuid võimaldaks ravikindlustust rahastada solidaarsemalt ja suunata lisaraha ka PAH teenustele.
Kokkuvõtteks
Öeldakse, et iga süsteem on nii tugev, kui tugev on tema nõrgim lüli. Eesti akuutravisüsteem pani pandeemia löögile hästi vastu. Siiski pole Eesti tuleviku epideemiateks ja pandeemiateks hästi valmis enne, kui PAH süsteem on reformitud. Sotsiaalhoolekanne pole poliitikutele atraktiivne ning valijate hääli ei taga, mistõttu jääb see kogu aeg tagaplaanile.
Poliitikateadlane John Kingdon tõi omal ajal käibesse „võimaluste akna” metafoori, tähistamaks seda hetke, mil ühe probleemi töösse võtmine on tõenäoline. Võimaluste aken avaneb siis, kui on olemas emb-kumb, – kas tugev avalikkuse ja huvigruppide surve, millele lisandub reformi toetav poliitikute koalitsioon valitsuses (political stream) või probleemi teadvustamine tõenduspõhiste analüüside, riikidevahelise võrdluse ja statistika põhjal, millega koos käiakse välja alternatiivsed arengustsenaariumid (problem stream + policy ehk ametnike stream).
Eestis on nendest tingimustest olemas probleemi surve. Poliitiline surve PAH reformi teha on kevadega võrreldes vähenenud, sest traagiliste koroonajuhtumite puudumine hooldekodudes võimaldab poliitikutel asuda ohtlikule ’mis-silmist-see-südamest’ positsioonile. Niikaua kui puudub poliitiline tahe süsteemi reformida, sh rahastamismudelit muuta, piirdubki kogu protsess raportite lehitsemisega. COVID küll paotas PAH-reformile võimaluste akent, ent nagu senised sündmused näitavad, on Ratase valitsus otsustanud kasutada neid erakordseid võimalusi soodsa riigilaenu andmiseks valitud äriettevõtetele ja koalitsioonierakondade valimiskampaaniatele vajaliku glamuuri loomiseks.
Põhjalikumalt saab pikaajalise hoolduse reformidest lugeda meie artiklist, mis ilmus ajakirja Sotsiaaltöö septembri numbris.
Viidatud allikad
Praxis. (2017). Pikaajalise hoolduse deinstitutsionaliseerimise mõju hindamise raamistik. Tallinn: Poliitikauuringute Keskus Praxis.
Arenguseire Keskus (2020). Eesti tervisekindlustuse tulevik – võtmetegurid ja kvantitatiivne mudel. Pakkumuskutse. (20.03.2020).
Colombo, F. (2020). Winning the war against Covid-19: A new phase. https://soundcloud.com/oecd/oecd-podcasts-francesca-colombo (25.05.2020).
OECD (2019). State of the Health in the EU. Eesti: Riigi terviseprofiil. OECD, Euopean Observatory on Health systems and Policies. www.oecd.org/publications/eesti-riigi-terviseprofiil-2019-1efa7683-et.htm (10.08.2020).
Praxis (2018). Ravikindlustus valitutele või ravikaitse kõigile -kuidas täita lüngad Eesti ravikindlustuses? Ravikindlustuskaitseta inimeste kindlustuskaitse katkendlikkuse või puudumise põhjused ja võimalused kaitse laiendamiseks. Tallinn.
Riigikantselei (2017). Hooliva riigi poole. Poliitikasuunised Eesti pikaajalise hoolduse süsteemi tõhustamiseks ja pereliikmete hoolduskoormuse vähendamiseks. Hoolduskoormuse vähendamise rakkerühma lõpparuanne.
Toots, A., Malmstein, R. (2019). Otsustamatuse korral laguneb Eesti heaoluriik. Eesti Päevaleht, 19. veebruaril.
World Bank (2017). Reducing the burden of care in Estonia. Interim Report. Tallinn.

Foto: Joseph Chan, Unspalsh